|
|||||||||||||||
|
|||||||||||||||
| |||||||||||||||
|
|||||||||||||||
|
|||||||||||||||
UN EXEMPLE DE FICHE D’INFORMATION SANS LES ILLUSTRATIONS :
GÉNÉRALITÉS SUR LA PROTHÈSE DE HANCHE
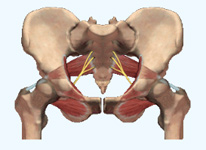
La hanche naturelle est composée de deux parties :
- la tête du fémur de forme sphérique.
- le cotyle, qui est la cavité naturelle du bassin ou la tête s’emboîte.
Les mouvements articulaires se font par glissement entre ces composants osseux. Le cartilage recouvre, à la manière d’une « moquette », les surfaces osseuses en contact. Ce fin revêtement assure le fonctionnement harmonieux de la hanche par glissement. L’usure du cartilage est appelée ARTHROSE.
La radiographie standard confirme le diagnostic.
Sur les radios standards, alors que les os sont bien visibles, le cartilage est transparent. Lorsqu’il y a arthrose la couche de cartilage entre les os s’amincit car elle s’use. Sur la radio cette usure donne l’impression que les os se rapprochent. Au début le pincement est discret puis il s’accentue. Pour finir les os se touchent. Le contact se fait os sur os.
PROTHÈSE TOTALE DE HANCHE : L’OPERATION
Après résection de la tête du fémur, le chirurgien remplace les deux composants articulaires : La cupule cotyloïdienne est insérée dans la partie creuse du bassin, le cotyle. La tige fémorale est implantée à l’extrémité supérieure du fémur dans le canal médullaire. Cette tige porte, à la manière d’un bilboquet, une bille : la tête du fémur prothétique.
Une chirurgie moins invasive par mini-incision de hanche
La hanche est une articulation profonde entourée de muscles puissants.
Pour y accéder différents Pour y accéder différents chemins sont possibles : ce sont les voies d’abord de la hanche. L’incision cutanée classique peut être antérieure ou postérieure. Celle-ci mesure 20 à 25 cm. Afin de diminuer l’agression chirurgicale, certains chirurgiens pratiquent des voies d’abord plus courtes, de 8 à 10 cm. Ces voies par mini-incision sont dites mini invasives. Une fois maîtrisées, celles-ci permettent une récupération fonctionnelle plus rapide associée à une cicatrice plus courte. La durée d’hospitalisation est, habituellement, raccourcie à 6 jours.
AVANTAGES DE LA CHIRURGIE MINI INVASIVE DE HANCHE :
> Retour à domicile à J + 6 l
> Marche avec une canne à J + 3 et monté-descente des escaliers à J + 4
> Conduite automobile à J + 20
> « Guéri » à J + 35
PROTHESE TOTALE DE HANCHE : LE MATÉRIEL
Dans la hanche naturelle la tête du fémur effectue une rotation dans la cavité cotyloïdienne lors de chaque mouvement. On dit que la tête et le cotyle fonctionnent en couple.
Dans une prothèse, la nouvelle tête frotte dans le nouveau cotyle à chaque pas. L’usure de la prothèse vient de ce frottement.
Ces nouveaux éléments, la tête fémorale et le cotyle, sont fabriqués à partir de plastique, de métal ou de céramique.
Les associations sont au nombre de quatre. Certains couples résistent mieux à l’usure que d’autres.
1/ Couple métal/plastique
Le descellement des prothèses à couple métal/plastique a pour origine habituelle l’usure. Lors de chaque mouvement, le frottement des deux surfaces en contact, tête fémorale et cupule cotyloïdienne, libère des particules d’usure. L’organisme cherche à éliminer ces particules « étrangères » et détruit aussi l’os avoisinant : c’est l’ostéolyse.
2/ Couple céramique/plastique
Une tête céramique, de par sa faible rugosité, entraîne moins d’usure de la cupule pastique.
3/ Couple céramique/céramique
Le couple céramique/céramique s’use très peu. Le couple céramique/céramique est une voie d’avenir. Avec les technologies modernes le risque de fracture de la céramique est maintenant très rare (1/1500) .
4/ Couple métal/métal
Le couple métal/métal s’use peu. Le couple céramique lui est souvent préféré car le couple métal/métal, présente une préoccupation non encore résolue : la dispersion dans l’organisme de de particules métalliques (Cobalt).
Une bonne prothèse de hanche c’est un bon couple
LE DEROULEMENT DE VOTRE OPÉRATION
Quelle anesthésie va-t-on vous proposer ?
Il existe deux types d’anesthésie : locorégionale ou générale
Dans certains cas, une techniques est préférable, dans d’autres l’alternative est permise. L’anesthésie locorégionale n’endort que le bas du corps. Le produit est injecté au contact de la moelle. Elle est déconseillée aux personnes émotives qui craignent d’entendre l’intervention. L’anesthésie générale rend totalement inconscient. Ce type d’anesthésie nécessite une intubation pour permettre la respiration artificielle.
Un bloc périphérique peut y être associé pour le confort post opératoire du patient en atténuant les douleurs au réveil. Le produit est alors injecté à proximité du nerf.
Vous faudra-t-il une transfusion ?
Le plus souvent l’apport de sang n’est pas nécessaire. Deux situations sont toutefois possibles :
Soit l’apport de sang n’est pas nécessaire
• L’intervention saigne peu, vos réserves sont suffisantes.
• Vous pouvez être aidé par un traitement médical qui favorise la production de globules rouges (EPO) ou par une machine qui récupère, pour vous, les globules perdus lors de l’intervention. Cette technique, souvent utilisée, minimise beaucoup les pertes sanguines.
Soit l’apport de sang est nécessaire
Il s’agit de votre propre sang : un redon récupérateur récupère votre propre sang pendant les 66 heures qui suivent l’intervention. Ce sang, filtré, vous est redonné. Vous pouvez, si nécessaire, recevoir le sang de donneurs. Les accidents sont très rares. Une bonne hospitalisation se prévoit ; qu’emporter ?
1. Vos médicaments personnels et vos ordonnances
2. Vos radiographies antérieures
3. Vos résultats de prise de sang et d’urine
4. Votre carte de groupe sanguin
5. Une paire de cannes anglaises
6. Une paire de bas de contention
7. Des chaussures fermant facilement et antidérapantes, avec un long chausse-pied
8. Des vêtements amples, faciles à enfiler et à retirer
9. Un nécessaire de toilette, sans oublier un petit miroir
10. De la lecture, et de quoi écrire.
11. Les numéros de téléphone de la famille et des amis
12. Si un séjour est prévu en centre : prévoyez une valise, et faites suivre votre courrier
L’intervention de prothèse de hanche
Vous entrez la veille de l’intervention. Dès votre arrivée, vous êtes pris en charge par l’équipe paramédicale : prise de sang, douche, préparation de la zone opérée.
Vous restez à jeun durant les 6 heures précédant l’anesthésie.
Le matin de l’intervention une « prémédication » décontractant vous est administrée. Le brancardier vous conduit au bloc opératoire ou l’équipe vous reçoit en salle « d’induction » pré anesthésique. L’intervention se déroule en salle d’opération. La durée opératoire est d’environ 60 minutes. Vous êtes ensuite conduit en salle de réveil, toujours au bloc. Vous y resterez de 2 à 3 heures en surveillance post opératoire.
Suites opératoires
Vous regagnez votre chambre. Le traitement anti-douleur a déjà été commencé. Il vous accompagnera tout au long de votre séjour. Ce traitement a fait d’énormes progrès ces dernières années avec les blocs périphériques et les pompes à morphine.
Durant les 24 premières heures vous aurez une perfusion, des drains de Redon pour éviter l’hématome. Durant cette période vous êtes alité.
Dès le lendemain, vous faites quelques pas, première mise au fauteuil. Puis vous commencez la rééducation : apprentissage des bonnes et mauvaises positions. La marche débute avec deux cannes puis une seule canne, portée du côté opposé, dès le 3ème jour.
La durée d’hospitalisation est habituellement de 6 jours. Votre retour à domicile est organisé par l’établissement 6 jours après l’intervention. Vous pouvez rentrer, accompagné, en voiture particulière.
La rééducation a 2 objectifs : récupérer la FORCE et récupérer la MOBILITÉ
C’est vous qui récupérerez vous-même la force en marchant une heure par jour : au début, par plusieurs promenades de 10 minutes, puis de 15 minutes, etc…
Votre kinésithérapeute a un seul rôle : vous aidez à récupérer une bonne mobilité de hanche. Il rééduque votre hanche, lui rendant mobilité 3 fois par semaine. Trois secteurs de mobilité sont privilégiés : la flexion, l’abduction (écarter), et la combinaison de ces deux mouvements en rotation interne pour pouvoir se chausser soi-même.
La rééducation de votre prothèse de hanche se poursuit à domicile.
A l’issue de cette rééducation vous retrouvez rapidement une excellente qualité de vie : Chez la plus part des patients la douleur de hanche a disparu, la mobilité articulaire est revenue. Il est possible de vivre «normalement» avec une prothèse en évitant les sports violents.
Quelles précautions prendre avec votre prothèse de hanche ?
Dans votre lit , les premier jours, dormez avec un coussin entre les jambes et surélever votre lit.
Assis ne croisez pas les jambes, évitez les sièges profonds et servez vous des accoudoirs.
Debout et assis, les premiers mois, n’amenez pas les mains au sol.
Pour se chausser évitez la position debout. Chaussez-vous assis avec un chausse-pied et mettez les chaussures par devant dans la position « de la grenouille ».
Pour se laver préférez la douche à la baignoire. Un tapis antidérapant est le bienvenu.
La voiture est possible à partir de la 3ème semaine, comme conducteur et comme passager dés la sortie de clinique : vous vous asseyez latéralement sur le siège, la voiture est derrière vous. Vous pivotez les jambes et le bassin d’un seul bloc. Pour descendre, vous ferez l’inverse.
En cas d’infection dentaire, urinaire, cutanée … consultez vite un médecin. En effet il existe un risque d’infection de la prothèse, même des années après, à partir d’un autre foyer infectieux négligé.
Pourrez-vous toujours voyagez avec une prothèse de hanche?
Voyager est une excellente chose, quelques précautions s’imposent toutes fois.
• Soyez prudent vis-à-vis de tous les problèmes infectieux : une angine, une infection intestinale ou urinaire est toujours possible.
• Une assurance avec rapatriement sanitaire est souhaitable en cas de problème.
• Si vous prenez l’avion les portiques d’aéroport peuvent sonner. Une attestation de votre chirurgien peut être utile.
Prothèse de hanche et sport :
Une participation réfléchie à diverses activités sportive n’a aucune influence négative sur la prothèse. L’apprentissage de certaines nouvelles activités sportives est déconseillée pour les débutants alors qu’elle est autorisée pour ceux qui en ont l’habitude : comportement protecteur du sportif entraîné.
lI convient d’éviter les contraintes trop fortes sur la prothèse comme lors des sports de contact.
| Autorisés : | Golf – Natation – Plongée Vélo – Voile - Bowling |
| Intermédiaires : Comportement protecteur du sportif entraîné |
Randonnée – Marche athlétique - Equitation Tennis double – Ski de fond et alpin – Ballet Patin à glace - Aérobic |
| Interdits : | Judo – Karate – Squash - Ski nautique Handball – Football –Basket ball La course– - Le saut |
PROTHÈSE DE HANCHE PAR
MINI-INCISION
INTRODUCTION
Depuis les années 60 la prothèse
de hanche a révolutionné le traitement de l’arthrose invalidante. Au
cours de ces dix dernières années le nombre d’implantation n’a cessé
de progresser passant de 60000 à 100000 par an.
Parallèlement aux différentes techniques classiques se développe une
nouvelle approche chirurgicale moins invasive et dont le premier
bénéfice visible est la faible dimension de la cicatrice : moins de
10 centimètres versus 20 à 25 centimètres
Cette chirurgie
respecte au maximum les muscles. Les avantages sont alors multiples
: pertes sanguines moindres, taux de luxation diminué, récupération
fonctionnelle plus rapide et rééducation à domicile plus aisée.
Une technique précise ainsi que l’expérience du chirurgien compense
les contraintes liées à l’étroitesse de l’incision. L’intervention
décrite dans cet article a reçu le prix du Congrès Français
d’Orthopédie (SOFCOT 2006). La discussion portera sur les avantages
et inconvénients d’une telle approche.
TECHNIQUE OPERATOIRE
La hanche est défendue par un appareil musculaire puissant. Pour
aborder cette articulation la voie postérieure est utilisée par la
majorité des chirurgiens. L’emploie de la technique mini invasive
postérieure se caractérise par un respect des muscles associé à une
fermeture de la capsule qui entoure l’articulation.
L’abord superficiel
L’incision cutanée mesure 9 cm. Elle passe obliquement par un
point situé un centimètre en arrière du grand trochanter. De son
positionnement précis dépend l’aisance opératoire.
Le plan
cutanéo-graisseux est incisé. L’aponévrose du grand fessier
apparaît. Celle-ci est ouverte. Le muscle grand fessier est alors
discisé de façon atraumatique dans le sens de ses fibres. Un cadre
de Charnley est mis en place. Il maintiendra écarté le grand fessier
durant toute l’intervention.
L’abord profond
Sous le plan musculaire superficiel les seules structures
musculaires visibles sont le moyen fessier vers le haut et le carré
fémoral vers le bas. Ces deux muscles encadrent un volumineux
surtout graisseux. Celui-ci est récliné vers l’arrière laissant
apparaître les muscles pelvitrochantériens.
Le muscle jumeau
inférieur épais et charnu est sectionné puis le tendon du muscle
obturateur interne et le fin jumeau supérieur. Le tendon puissant et
nacré du pyramidal est écarté vers le haut.
La capsule est
ouverte en T sans être réséquée.
Les deux volets capsulaires
supérieur et inférieur sont placés sur fils tracteurs.
Le temps osseux
La hanche est luxée en flexion-adduction-rotation interne. Le
col fémoral est sectionné à la scie oscillante à partir de la
fossette digitale.
L’exposition du cotyle est obtenue par
trois écarteurs disposés de façon circulaire. A chaque temps une
position différente du membre facilite leur mise en place.
•
L’écarteur antérieur s’accroche en avant de la corne antérieure du
cotyle.
• Le tendon du pyramidal et le lambeau capsulaire
supérieur sont réclinés vers le haut. Leur fixation est assurée par
un clou de Stenman. Ce geste est aidé par une abduction du membre.
• Dans le bas de l’incision l’écarteur contre coudé est facilement
positionné en dessous de la corne postérieure du cotyle.
Le
cotyle osseux est préparé par fraisage progressif pour obtenir une
cavité circulaire sur un os avivé. Un cotyle prothétique de même
taille est impacté.
Dans cette voie d’abord le travail fémoral
ne présente pas de difficultés particulières.
Un écarteur
surélève le fémur et assure une exposition dans l’axe de la
diaphyse.
Le passage des râpes successives s’effectue dans l’axe
de l’incision.
Une fois l’empreinte faite la tige fémorale est
mise en place.
La
fermeture
La prothèse est réduite en
traction rotation interne. Le tendon du pyramidal reprend sa place.
Il croise obliquement la partie postéro supérieure du cotyle.
Les
deux volets capsulaires sont affrontés. Plusieurs points sont noués
sur la branche montante du T capsulaire.
L’aponévrose du grand
fessier est suturée. La peau est refermée par un surjet intra
dermique.
A qui s’adresse
la chirurgie mini invasive
Cette chirurgie
s’adresse à la plus part des patients.
L’âge et le surpoids ne
sont pas des contre-indications. En effet, la moindre agression
musculaire bénéficie pleinement aux personnes âgées. De même, le
surpoids n’est pas un obstacle à la chirurgie mini invasive. Les
muscles seront respectés à l’identique. Seule l’ouverture de la peau
sera plus importante.
Cependant, dans certains cas, cette
chirurgie n’est pas applicable. Notamment pour traiter certaine
malformation dont la plus fréquente est la luxation congénitale de
hanche. Il en est de même des reprises sur des hanches déjà opérées
par chirurgie classique.
Pour le chirurgien, l’acquisition d’un
matériel adapté est nécessaire ainsi que l’obligation de se former à
cette technique.
AVANTAGES
ET INCONVENIENTS
Un débat d’actualité
L’apparition des premières publications sur le sujet [Goldstein
et al. (1), Wenz et al. (2)] a été à l’origine d’un débat passionnel
qui n’est pas sans rappeler celui des débuts de l’arthroscopie dans
les années 80.
Pour ses détracteurs [Woolson et al. (3), Wright
et al. (4)] l’étroitesse de l’incision et le moins bon contrôle
visuel augmentent les risques d’atteinte du nerf sciatique. De plus,
le chirurgien peut être gêné par un manque de repère pour
positionner la prothèse. Ces risques sont réels et demandent à
l’opérateur un bon entraînement ainsi qu’une attention soutenue.
Pour ses défenseurs [Digioia III et al. (5), Chung et al. (6)]
les suites opératoires sont plus simples, la récupération plus
rapide et le taux de complication identique.
Depuis 2005
plusieurs publications prospectives et comparatives confirment
l’apport bénéfique de la voie mini invasive [Chimento et al. (7),
Ogonda et al. (8), Nakamura et al. (9), Chiron et al. (10)].
Celles-ci font état de pertes sanguines moindres, d’une récupération
fonctionnelle plus rapide, d’une durée d’hospitalisation plus courte
suivie d’un retour à domicile plus fréquent.
La luxation prothétique
La luxation est la complication la plus fréquente de l’abord
postérieure standard. Son taux est chiffrée à plus de 2% dans la
plus part des publications lorsque la capsule articulaire est
réséquée et le tendon du muscle pyramidal sectionné. Notre réflexion
portera volontairement sur l’incidence de la technique mini invasive
sur cette complication de la voie standard.
Dés 1996 la
restauration de la capsule articulaire a fait l’objet de nombreux
travaux. Scott au Current concept (12) puis Pellisi et al. (13)
recommandent une suture capsulaire avec un taux de luxation passant
de 4% à 0% pour l’un et de 6,2 à 0,8% pour le second. Plusieurs
études viennent confirmer ces résultats. La série randomisée de Chiu
et al. (14) : 2,3% - 0% puis celles de Goldstein et al. (15) : 2,8%
- 0,6% et de Dixon et al. (16) avec un taux de luxation de 0,4% pour
255 hanches opérées.
Chez ces auteurs la volonté de restaurer
le plan capsulaire est une constante. La technique employée suit
certaines variantes : pour les uns le lambeau capsulaire inférieur
est suturé à la capsule supérieure [Goldstein et al. (15), Swanson
et al. (17)] ou sur le moyen féssier [Scott (12), Dixon et al.
(16)]. Pour les autres la suture se veut plus complète avec une
réinsertion de la capsule et des muscles rotateurs externes sur le
grand trochanter [Mahoney et al. (18), White et al. (19)].
Ces
études font état d’un taux de luxation très inférieur à 1% versus 2%
en standard.
Au niveau musculaire le pyramidal est un muscle
coapteur de la hanche.
D’après les travaux biomécaniques de
Snijders et al. (20) lors de la première étape du mouvement luxant,
lorsque la hanche est fléchie à 90° et mise en adduction, le
pyramidal se tend et s’étire de près du quart de sa longueur. Il se
comporte alors comme un hamac postérieur anti luxation. La chirurgie
mini invasive conserve son attache tendineuse sur l’os
trochantérien. Cette option est préférable à la section suivie d’une
réinsertion : dans ce cas les contrôles par marqueurs radios opaques
montrent un lâchage des sutures dans 90% des cas (21).
La récupération fonctionnelle et
la rééducation
Le
pyramidal est un muscle très résistant à la fatigue qui joue un rôle
dynamique et proprioceptif lors de la marche [Hitomi et al. (22)].
Lors du passage du pas, le pied en appui, le muscle
pyramidal exerce une traction horizontale de son attache tendineuse
sur le grand trochanter jusqu’à son insertion musculaire sur le
sacrum.
Lors de la prise d’appuis au sol cette tension, proche de
l’horizontale, verrouille l’articulation Sacro iliaque (SI) et
constitue un frein à la rotation arrière du bassin. Le pas d’élan
controlatéral s’appuit alors sur un bassin fixé. La rééducation à la
marche s’en trouve grandement facilitée.
Dans les faits la force
musculaire du patient est testée avant l’intervention. Si l’appui
monopodal est tenu 3 secondes du côté à opérer alors la marche se
fera avec une seule canne dés le cinquième jour après l’opération
ainsi que la monter-descente des escaliers.
La rapidité de la
récupération fonctionnelle est liée aux tonus des muscles fessiers
et pyramidal conservés par le patient et respectés par le
chirurgien.
CONCLUSION
La chirurgie mini invasive de la
hanche se caractérise par une épargne maximum des éléments
musculaires et capsulaires. La technique postérieure, présentée ici,
associe respect du muscle pyramidal et fermeture de la capsule
articulaire.
Cette chirurgie demande un apprentissage prudent
et progressif. Pour le chirurgien habitué à la voie standard la
chirurgie mini invasive offre un contrôle visuel limité à travers
une incision étroite. Des méthodes précises d’installation et
d’exposition ainsi que l’expérience du chirurgien compensent ces
contraintes.
Pour ses défenseurs l’épargne musculaire
participe à la rapidité ainsi qu’à la qualité du rétablissement. Les
pertes sanguines sont moindres, la récupération fonctionnelle plus
rapide et le retour à domicile plus fréquent.
Soulignons que
cette technique conservatrice oppose à la luxation une double
contention postérieure.
L’une passive : la capsule articulaire
suturée. L’autre active : le muscle pyramidal.
-
Goldstein WM, Branson JJ, Berland KA, Gordon AC (2003) Minimal-incision total hip arthroplasty. J Bone Joint Surg (Am), 85, 33-8.
-
Wenz JF, Gurkan I, Jibodh SR (2002) Mini-incision total hip arthroplasty: a comparative assessment of perioperative outcomes.Orthopedics,25,1031-43.
-
Woolson ST, Mow CS, Syquia JF, Lannin JV (2004) Comparison of primary total hip replacements performed with a standard incision or a mini-incision. J Bone Joint Surg (Am), 86, 1353-8.
-
Wright JM, Crockett HC, Sculco TP (2001) Mini-incision for total hip arthroplasty. Orthopedic Special Edition, 7, 18-20.
-
Digiola III A, Plakseychuk AY, Levison TJ, Jaramaz B (2003) Mini-incision technique for total hip arthroplasty with navigation. J Arthoplasty, 18, 123-8.
-
Chung WK, Liu D, Foo LS (2004) Mini-incision totale hip replacement. Surgical technique and early results. J Orthop Surg (Hong Kong), 12, 19-24.
-
Chimento G, Pavone V, Sharrock N, Kahn B, Cahill J (2005) Minimally invasive total hip arthroplasty. A prospective randomized study. J Arthoplasty, 20,139-44.
-
Ogonda L, Wilson R, Archbold P, Lawlor M, Humphreys P (2005) A minimal-incision technique in total hip arthroplasty . J Bone Joint Surg (Am), 87,701-10.
-
Nakamura S, Matsuda K, Arai N, Wakimoto N, Matsushita T (2004) Mini-incision posterior approach for total hip arthroplasty. Int Orthop ,28,214-7.
-
Chiron PH, Lafosse JM, Tricoire JL, Giordano G, Puget J (2006) Etude prospective et comparative entre la voie d’abord postérieure minimale invasive et la voie postérieure standard dans les prothèses totale de hanche. Mémoire de l’Académie Nationale de Chirurgie, 5 (3) : 06-16.
-
Prigent F (2006) Capsular closure and piriformis preservation to prevent dislocation after total hip arthroplasty through the minimal posterior approach. Comparative series of 196 patients. Springer 2006. Interactive surgery 1: 41-44.
-
Scott RD (December12-14 1996) Posterior capsulorraphy for hip stabilisation. 12th Annual Current Concepts in Joint Replacement Proceedings, Orlando, Florida, 87
-
Pellici PM, Bostom M, Poss R (1998) Posterior approach to total hip replacement using enhanced posterior soft tissue repair. Clin Orthop 355: 224-8
-
Chiu FY,Chen CM (2000) The effect of posterior capsulorraphy in primary total hip arthroplasty. A prospective randomised study. J.arthroplasty 15(2): 194-9
-
Goldstein WM, Gleason TF, Kopplin M , Branson JJ (2001) Prevalence of dislocation after total hip arthroplasty through a posterolateral approach with partial capsular capsulotomy and capsulorrhaphy. J Bone Joint Surg Am 83-A Suppl: 2-7
-
Dixon MC, Scott RD, Schai PA, Stamos V (2004) A simple capsulorrhaphy in posterior approach for total hip arthroplasty. J Arthroplasty 19(3): 373-6
-
Swanson TV (2005) Early results of 1000 consecutive, posterior , single-incision minimally invasive surgery total hip arthroplasty. J Arthroplasty 6 suppl 3: 23-6
-
Mahoney CR, Pellici PM (2003) Complications in primary total hip arthroplaty: avoidance and management of dislocations. Intr Course Lect 52:247-55
-
White RE, Forness TJ, Allman JK, Junick DW (2001) Effect of posterior capsular repair on early dislocation in primary total hip replacement. Clin Orthop Relat Res 393: 163-7
-
Snijders CJ, Hermans PF, Kleinrensink GJ (2005 Oct) Functional aspects of cross-legged sitting with special attention to piriformis muscles and sacroiliac joints. Clin Biomech (Bristol, Avon) 28
-
Stahelin T, Vienne P, Hershe O (2002) Failure of reinserted short external rotator muscles after total hip arthroplasty. J Arthroplasty 17(5): 604-7
-
Hitomi Y, Kizati T, Ohno H (2005) Seven skeletal muscles rich in slow muscle fibers may function to sustain neutral position in rodent hindlimb. Comp Biochem Physiol B Biochem Mol Biol 140
Calcul du débattement d'une prothèse de hanche et diamêtre de tête